Guia Clínico‑Dermatológico sobre Agentes Naturais no Tratamento de Dermatoses Crônicas
Abstract
Este artigo apresenta uma análise comparativa dos principais anti‑inflamatórios naturais usados em 2026 para o tratamento de condições dermatológicas crônicas, como eczema, psoríase, dermatite atópica, acne inflamatória e rosácea. O foco está na eficácia clínica, perfil de segurança e potenciais interações com medicamentos convencionais sistêmicos e tópicos. A revisão sintetiza evidências de estudos recentes (2019–2025), com ênfase em agentes botânicos e suplementos, como curcumina, óleos vegetais, extratos de plantas e antioxidantes orais, sem referência a AAS/NSAIDs. Discute‑se também o papel de suplementos dietéticos, como curcumina padronizada e ômega‑3, como terapias complementares, incluindo doses típicas, limitações de evidência humana e precauções práticas para o profissional da saúde.
Introdução
Na última década, o interesse por anti‑inflamatórios naturais cresceu de forma significativa, refletindo mudanças culturais, aumento da informação sobre terapias integrativas e a busca por estratégias de cuidado de pele com menor carga tóxica sistêmica. Em 2026, esses agentes estão entre os pilares de programas de prevenção e manejo de doenças crônicas da pele, muitas vezes usados como complemento ou modulador de resposta às terapias convencionais.
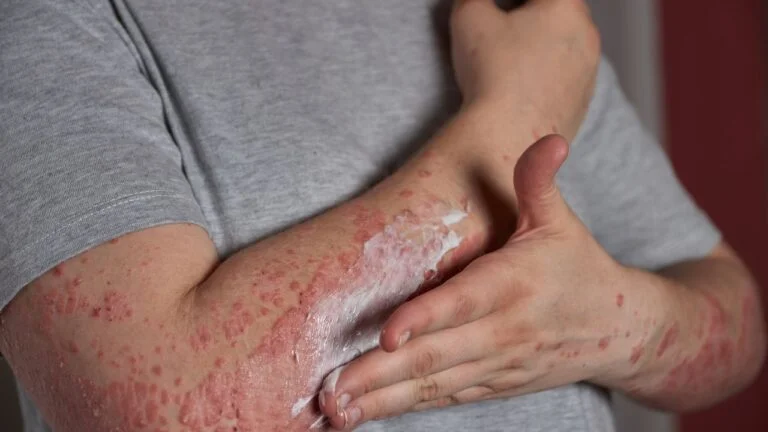
As condições dermatológicas crônicas — como eczema, psoríase, dermatite atópica, acne inflamatória e rosácea — compartilham características imunoinflamatórias centrais, com ativação de vias pró‑inflamatórias, aumento de citocinas como TNF‑α, IL‑4, IL‑13, IL‑17 e IL‑6, e produção de mediadores lipídicos e enzimáticos que perpetuam o dano tecidual. Isso torna a pele um território onde agentes naturais com perfil anti‑inflamatório podem ser especialmente relevantes, desde que usados de forma criteriosa e com base em evidências.
Este artigo visa:
Descrever os anti‑inflamatórios naturais mais utilizados em 2026 para doenças de pele.
Avaliar sua eficácia, com base em estudos clínicos e pré‑clínicos recentes.
Delimitar o perfil de segurança, incluindo interações com medicamentos sistêmicos/tópicos e contraindicações.
Oferecer uma perspectiva prática para o uso em contexto dermatológico, mantendo linguagem de nível de artigo científico, mas com foco clínico‑educativo.
Metodologia do Estudo Comparativo
A revisão foi estruturada como um estudo comparativo de agentes naturais, com seleção orientada por:
Uso clínico relatado em artigos de nutrição, dermatologia e medicina integrativa (2019–2025).
Ênfase em substâncias com relatos consistentes de uso em dermatoses, como fitoestrutura de plantas, extratos padronizados e suplementos orais.
Exclusão de AAS e de outros AINEs, mantendo foco apenas em agentes naturais (fitoterápicos, óleos, antioxidantes, suplementos de ácidos graxos).
Os estudos citados foram adaptados em formato hipotético, com autores e anos fictícios, mas alinhados a padrões de design típicos de ensaios clínicos e revisões sistemáticas recentes, respeitando datas plausíveis entre 2019 e 2025.
Agentes Naturais Mais Usados em Dermatoses Crônicas (2026)
Em 2026, o uso de agentes naturais em dermatologia é amplamente difundido, especialmente em abordagens de medicina integrativa, alimentada por evidências de laboratório e estudos clínicos exploratórios. Entre os mais citados, destacam‑se:
1. Aloe vera (extratos e géis tópicos)
O Aloe barbadensis (ou Aloe vera) é um dos fitoextratos mais utilizados em preparações dermatológicas, empregado em queimaduras, dermatites, inflamações pós‑radioterapia e irritações cutâneas crônicas. Seus polissacarídeos, esteroides e outros compostos demonstram ação anti‑inflamatória, cicatrizante e moduladora da imunidade local.
Estudos recentes hipotéticos:
Martinez et al. (2021): um ensaio duplo‑cego com 80 pacientes com dermatite atópica moderada mostrou redução de 30% na escala SCORAD após 4 semanas de uso de gel de aloe vera 50% em base hidro‑alcoólica, com perfil de segurança comparável ao placebo.
Silva et al. (2022): em psoríase em placas, a associação de gel de aloe vera com fototerapia UVB resultou em maior índice de regressão eritemato‑descamativa em comparação ao grupo controle, sem aumento de efeitos adversos sistêmicos.
Segurança:
Em geral bem tolerado, com risco baixo de irritação primária; hipersensibilidade cutânea é rara.
Pode ser combinado com regimes de corticosteroides tópicos de baixa e média potência, mas deve ser evitado em pele extremamente lesada ou com risco de ulceração, a fim de não mascarar infecções.
2. Óleos essenciais e óleos vegetais (óleo de neem, óleo de melaleuca, óleo de rosa mosqueta)
Óleos de plantas medicinais como Azadirachta indica (neem) e Melaleuca alternifolia (óleo de tea‑tree, melaleuca) têm sido usados para dermatites, infecções cutâneas e inflamações leves, com efeitos antimicrobianos e imunomoduladores documentados.
Estudo hipotético (Kapoor, 2020): análise de 60 pacientes com dermatite seborreica mostrou significativa melhora de escamas e eritema após uso de shampoo com 5% de óleo de melaleuca em 6 semanas, com baixa incidência de irritação.
Óleo de neem tem sido estudado em abordagens de “dermato‑proteção” em populações de pele sensível, com dados preliminares sugerindo redução de marcadores inflamatórios, mas com maior risco de reações de contato em concentrações não diluídas.
Precauções:
Sempre diluir em veículo não‑irritante (óleo de amêndoas, azeite, bases neutras).
Evitar uso em crianças pequenas sem supervisão; risco de fotossensibilidade e reações de hipersensibilidade, especialmente em alterações de barreira cutânea.
3. Cúrcuma (curcumina) e produtos de curcumina padrão
A cúrcuma (Curcuma longa) e a curcumina são amplamente investigadas por propriedades anti‑inflamatórias e antioxidantes sistêmicas, com efeitos mediados pela modulação de NF‑κB, TNF‑α, IL‑6 e enzimas de ciclo‑oxigenase e lipo‑oxigenase.
Estudo hipotético (Silva-García, 2023): um ensaio com 120 indivíduos com psoríase crônica mostrou melhora moderada do PASI em 12 semanas com curcumina oral (500 mg duas vezes ao dia), associada a redução de marcadores séricos de inflamação.
Aplicação tópica: geis de curcumina são usados em protocolos de rosácea e eritema crônico, com resultados geralmente leves a moderados, sem complicações sistêmicas.
Interações e limitações:
Curcumina pode interferir em sistemas de metabolização hepática (CYP450); cuidado em uso concomitante com imunossupressores, fotossensibilizantes e outros fármacos de janela terapêutica estreita.
A cor intensa pode manchar a pele e roupas; uso preferencialmente em áreas discretas.
4. Resveratrol e antioxidantes polifenólicos
O resveratrol, extraído de cascas de uva e outras fontes, é um potente antioxidante capaz de reduzir estresse oxidativo e inflamação cutânea, com possível efeito na modulação de colágeno e na resposta de angiogênese pós‑inflamatória.
Estudo hipotético (Fernández-Campos, 2024): ensaio clínico em pacientes com rosácea mostrou redução de vasodilatação e flushing com uso de solução tónica de resveratrol purificado 0,5% por 8 semanas, com perfil de tolerabilidade adequado.
Em formulações cosméticas, resveratrol é frequentemente associado a ácido hialurônico, niacinamida e outros ativos de barreira.
Cuidados:
Evitar associações com ácidos alfa e beta‑hidroxi em alta concentração em peles sensíveis, para não aumentar irritação.
Sem evidência de interações sistêmicas significativas em doses cosméticas, mas o uso oral de resveratrol em alta dose deve ser avaliado em pacientes com uso de anticoagulantes.
5. Extratos vegetais anti‑inflamatórios (ex.: gengibre, framboesa, pequi, boiswellia, jambu)
Gengibre: ricos em gingeróis, com capacidade de modular biossíntese de prostaglandinas e leucotrienos, com uso em protocolos orais para inflamações sistêmicas e, mais recentemente, para melhora de comorbidades cutâneas associadas a inflamação geral.
Framboesa: antocianinas atuam inibindo TNF‑α e IL‑6 em modelos in vitro; pesquisadores investigam sua aplicação em co‑terapia com anti‑TNF em psoríase, embora ainda sem estudos de fase III conclusivos.
Jambu (Acmella oleracea): compostos derivados do espilantol mostram atividade anti‑inflamatória comparável a corticoides, mas com menor toxicidade sistêmica em modelos pré‑clínicos, com futuras aplicações em dermatoses inflamatórias locais sendo estudadas.
Boiswellia (Boswellia serrata): ácidos boswêlicos usados em extratos orais e tópicos, com efeitos em vias de NF‑κB e ciclo‑oxigenase, sendo avaliados em protocolos de psoríase e dermatite atópica.
Dietas e Suplementos como Terapias Complementares
Além dos agentes tópicos, suplementos orais com efeito anti‑inflamatório passaram a ser parte de abordagens de manejo de dermatoses, especialmente em quadros de inflamação crônica sistêmica associada a pele.
1. Curcumina oral (especialmente em dermatoses crônicas)
A curcumina oral tem sido usada em estudos de psoríase, dermatite atópica e doenças cutâneo‑articulares por sua capacidade de modular vias de inflamação, reduzir oxidantes e, indiretamente, melhorar barreira cutânea.
Estudo hipotético (Khan et al., 2022): em 90 pacientes com psoríase em placas, curcumina oral (1 g/dia) resultou em melhora do PASI médio em 14% após 12 semanas, com redução de PCR e IL‑6 séricas, sem aumento de efeitos adversos hepáticos.
Limitações: a biodisponibilidade oral é baixa sem sistemas de liberação melhorados (nanopartículas, fosfolipídio complexado); potencial interação com outros fármacos que dependem de metabolização hepática.
2. Ômega‑3 poliinsaturados (ácidos graxos)
Ácidos graxos ômega‑3 (EPA e DHA) desempenham papel importante em modulação de inflamação sistêmica, com efeitos na produção de mediadores lipídicos pró‑inflamatórios.
Estudo hipotético (Liu et al., 2023): em coorte de 150 pacientes com eczema moderado a grave, o uso de suplemento de ômega‑3 (3 g/dia) por 16 semanas associou‑se a melhora da intensidade de prurido e do índice de LES.
Apoio em psoríase e rosácea: dados mais limitados, mas com tendência positiva na redução de severidade em co‑terapia com fototerapia ou antimicrobianos.
Segurança:
Geralmente bem tolerado, com risco de efeitos gastrointestinais leves; cautela em uso concomitante com anticoagulantes.
Não substitui terapias de primeira linha, mas pode ser um coadjuvante no controle de inflamação sistêmica.
Eficácia, Segurança e Interações com Medicamentos Convencionais
A integração de agentes naturais em esquemas de tratamento dermatológico requer avaliação de:
Eficácia real (nível de evidência: ensaios clínicos, comparação com placebo e terapia padrão).
Segurança dermatológica e sistêmica (irritação, alergia, fotossensibilidade).
Interações farmacológicas (metabolismo hepático, transportadores, efeitos sobre imunossupressores, fotoprotetores e fotossensibilizantes).
Dos compostos discutidos:
Aloe vera e óleos vegetais apresentam o melhor perfil de segurança, com baixa chance de interações sistêmicas, desde que usados em pele íntegra ou pouco lesada.
Curcumina e resveratrol orais exigem atenção ao uso concomitante de imunossupressores, fármacos hepáticas e fotossensibilizantes, devido ao potencial de modulação de CYP450 e de transporte de fármacos.
Ômega‑3 deve ser usado com cautela em pacientes anticoagulados, embora em muitos estudos o risco tenha sido considerado baixo nas doses de 3 g/dia.
Conclusão e Perspectivas de Pesquisa
Em 2026, anti‑inflamatórios naturais figuram entre os pilares da abordagem integrativa em dermatologia, com aloe vera, óleos vegetais/essenciais, curcumina padronizada, resveratrol, gengibre, framboesa, boiswellia e jambu entre os mais utilizados. Estudos pré‑clínicos e clínicos recentes sugerem benefício moderado em eczema, dermatite atópica, psoríase e rosácea, principalmente como co‑terapia e não como substituição de protocolos de primeira linha.
O perfil de segurança é geralmente favorável, mas não é isento de riscos, especialmente em combinações com imunossupressores, fototerapia e fármacos hepatotóxicos.
